

کمردرد مربوط به بارداری شکایتی شایع است که در 60-70 درصد از افراد باردار رخ میدهد و میتواند به عنوان درد کمری در طول دوره بارداری تعریف شود، احتمالاً درد از سمت خلفی ران به سمت زانو، اما نه به پاها امتداد دارد. این درد نتیجه یک آسیب شناخته شده مانند فتق دیسک نیست و میتواند در هر مرحله در دوران بارداری شروع شود. اگرچه بیشتر موارد خفیف است، تقریباً یکسوم زنان درد شدیدی را تجربه میکنند. کمردرد مربوط به دوران بارداری چندین بار مشخص شده است و میتوان از آن به عنوان یکی از نکات زیر یاد کرد:
کمردرد (LBP)
درد پیرامون قسمت خلفی لگن (PPPP)
کمردرد مربوط به بارداری (PLBP)
درد در لگن مربوط به بارداری (PPGP)
دو الگوی آخر میتوانند به طور جداگانه یا ترکیبی بررسی شوند. متأسفانه، تحقیقات محدودی در رابطه با مداخلات درمانی برای زنان باردار که مبتلا به کمردرد هستند، وجود دارد، بنابراین تمایل به استفاده از رویکرد همسان است. با این حال، کمردردها همسان نیستند؛ بنابراین باید در هنگام درمان این جمعیت ملاحظات و احتیاطهای ویژهای صورت گیرد.

اگر تا به امروز از ویزیت آنلاین و رایگان استفاده نکرده اید با تکمیل کردن فرم ذیل منتظر تماس همکاران جهت تعیین نوبت برای ویزیت باشید.

آناتومی مربوط به کمردرد بارداری
ناحیه کمری از پنج مهره منحصر به فرد تشکیل شده است که برای مقاومت در برابر افزایش وزن و حفظ یک منحنی لوردوتیکی طراحی شدهاند. کانال مهرهای ناحیه کمر انتهای دم نخاع را در خود جای داده است. برای حفظ ثبات و پشتیبانی، ناحیه کمر توسط یک شبکه پیچیده از لیگامآنها به هم وصل شده و ایمن نگه داشته میشود:
ligamentum longitudinale قدامی و فوقانی
فلاوا لیگامنت
لیگامنتوس interspinata
لیگامنتوم intertransversarium
ligamentum supraspinale.
تمام رباطهای ذکر شده ثبات را فراهم میکنند، در حالی که رباط طولی نیز به منظور نگه داشتن دیسک در بین مهرهها متصل میشود. علاوه بر این، ناحیه کمر توسط عضلات کمری، عضلات لگن و عضلات شکم حفظ میشود.
میزان شیوع کمردرد در بارداری
تعدادی از مطالعات در خصوص میزان شیوع کمردرد در دوران بارداری در جمعیتهای مختلف بررسی شده است. نتایج متناقض است، از 8٪ تا بیش از 89٪ زنانی که از کمردرد در دوران بارداری شکایت دارند، متفاوت است. شیوع کمردرد ناشی از بارداری در سه ماهه سوم در بالاترین حد خود است. این ناراحتی بیشتر از ماههای پنجم و هفتم بارداری شروع میشود. تأثیر وزن اضافه شده (وزن جنین) بر افزایش وزن بدن مادر و میزان فشار وارده در این زمان افزایش مییابد.
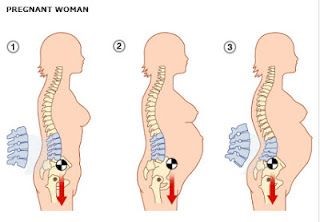
اتیولوژی
علت کمردرد مربوط به حاملگی میتواند ناشی از ترکیبی از عوامل مکانیکی، هورمونی، گردش خون و روانی باشد.
مکانیکی
چندین مکانیسم احتمالی آسیب وجود دارد که میتواند باعث کمردرد مربوط به بارداری شود. در دوران بارداری، تغییراتی در مفاصل کمر، عضلات پشت و در رباطها ایجاد میشود. این امر عمدتاً با افزایش رهاسازی هورمون آرامبخش (relaxin) ایجاد میشود که باعث ضعف رباط میشود و بنابراین میتواند بر پایداری ستون فقرات تأثیر بگذارد و منجر به کمردرد شود. در دوران بارداری، بزرگ شدن رحم باعث تغییر میزان بار و مکانیک بدن میشود. این مورد مرکز ثقل را به جلو تغییر میدهد و فشار در قسمت تحتانی کمر را افزایش میدهد. از تغییرات ظاهری میتوان برای پی بردن به تغییر انحنای ستون فقرات کمری که احتمالاً باعث لوردوز شدید شده است استفاده کرد. این باعث افزایش فشار مکانیکی در قسمت تحتانی کمر خواهد شد. این نیروها همچنین فشار بیشتری روی دیسک بین مهرهای ایجاد میکند و احتمالاً باعث افزایش فشار کلی بر ستون فقرات میشود. علت دیگر افزایش وزن ناشی از بارداری است. به طور متوسط حدود 11-15 کیلوگرم در دوران بارداری وزن افزایش میابد. افزایش وزن مقدار نیروی قرار داده شده در مفاصل را افزایش میدهد، مرکز ثقل را تغییر میدهد و فرد را به سمت افزایش شیب لگن سوق میدهد. این به نوبه خود، فشارهای اضافی را بر روی دیسکهای بین مهرهای، رباطها و مفاصل ایجاد میکند و میتواند منجر به التهاب مفصل شود. علاوه بر این، عضلات شکمی کشیده و ضعیف شده و وزن اضافه شده میتواند بر روی کمر فشار وارد کند. ماهیچههای شکمی نیز برای جا دادن رحم در حال گسترش نیز طویل میشوند. در حین کشش، ماهیچهها خسته میشوند و توانایی حفظ وضعیت طبیعی بدن را از دست میدهند این باعث میشود قسمت تحتانی کمر اکثریت افزایش وزن بدن را تحمل کند.
هورمونی
بخش قابل توجهی از زنان در سه ماهه اول بارداری دچار کمردرد میشوند. در این دوره تغییرات مکانیکی هنوز نقش مهمی در شروع درد ندارند. این نشان میدهد که تغییرات هورمونی در دوران بارداری میتواند باعث التهاب و درد در ناحیه کمر شود. هورمون آرامبخش در دوران بارداری 10 برابر غلظت خود را افزایش میدهد، باعث نرم شدن عضلات و ترشح کلاژن میشود و باعث سستی و ناراحتی رباط میشود. رباطهای ساکروایلیاک و رباطهای دیگری که مفاصل لگن را احاطه میکنند شل میشوند. این امر باعث کاهش پایداری میشود و فشار بالقوهای در ناحیه لگن و ناحیه کمر ایجاد میکند.
گردش خون
رحم در حال گسترش میتواند به خصوص در شب که مادر دراز کشیده است بر روی کمر آن فشار وارد کند. احتمالاً درد آنقدر شدید است که فرد را از خواب بیدار میکند. این همراه با افزایش حجم مایعات در دوران بارداری منجر به احتقان وریدی و هیپوکسی در لگن و کمر میشود.
عوامل روانشناختی
عوامل روانی و اجتماعی همچنین میتواند باعث افزایش کمردرد شود. آسیبهای شدید ناشی از وجود درد از جمله افسردگی، شدت درد و زمان درد منجر به افزایش مداخلات روانشناختی میشود. این یافتهها از ابزار بالقوه مدل بیوپسی و اجتماعی پشتیبانی میکند. شدید شدن درد میتواند به عنوان یک عامل خطر در سه ماهه سوم بارداری در نظر گرفته شود.
عوامل خطرساز در دوران بارداری
عوامل متعددی با بروز کمردرد در دوران بارداری همراه بوده است. به طور خاص، کارهای سنگین، سابقه کمردرد قبل از بارداری و سابقه قبلی کمردرد در بارداری قبلی به عنوان عوامل خطر برای ایجاد کمردرد مرتبط با بارداری شناخته شده است. سندرمهای درد در دوران بارداری بر سیستم اسکلتی عضلانی شکمی تأثیر میگذارند و در نتیجه باعث ایجاد فشار غیر طبیعی بر روی عناصر کمری میشوند. توافق نسبی وجود دارد مبنی بر اینکه وزن بیش از حد بدن ممکن است یک عامل خطر برای ابتلا به کمردرد در دوران بارداری باشد. در مورد تعداد حاملگیهای قبل نیز همین است.
نشانههای کمردرد در دوران بارداری
شایعترین شروع آن در طی ماه پنجم و ششم بارداری است و درد معمولاً در عصر بدتر میشود. اغلب، شروع درد در حدود هفته 18 رخ میدهد و بین هفته 24 و 36 بارداری به اوج خود میرسد. این درد میتواند به طور خود به خود در طی 3 ماه از بین برود، اما 7-8٪ از بیماران دارای یک درد مزمن و مداوم هستند؛ اما ممکن است در اوایل سه ماهه اول شروع شود یا 3 هفته پس از زایمان نیز ادامه داشته باشد. حدود 67٪ از خانمها شب هنگام درد دارند.
عواملی که درد را تشدید میکنند عبارتاند از:
ایستادن مداوم، نشستن مداوم، سرفه یا عطسه، راه رفتن و چرخش ناگهانی در حین حرکت.
با این وجود، درد و ناتوانی در ناحیه کمر معمولاً به عنوان درد خفیف تا متوسط، به جز یک قسمت جزئی (20٪) از زنان باردار که درد را توصیف میکنند گزارش شده است.

ناحیه و میزان درد
محل درد عمیق است. حتی ممکن است که محل درد با گذشت زمان تغییر کند. درد کمر در ناحیه لگن به عنوان دردی تیز «توصیف شده است، درد در قسمت تحتانی کمر به عنوان » درد ناتوان کننده «و درد در ستون فقرات سینهای » سوزش است.
توصیفهای درد دیگر عبارتاند از:
درد به صورت تیر کشیدن و احساس سوزش شدید.
کمردرد مربوط به بارداری با دردی خفیف مشخص میشود و در خم شدن به جلو با محدودیت همراه در حرکت ستون فقرات برجسته میشود و لمس عضلات نخاعی باعث افزایش درد میشود.
تشخیصهای افتراقی
برخی دیگر از تشخیصهای دیگر که میتواند در رابطه با کمردرد در رابطه با حاملگی اشتباه باشد عبارتاند از: سیاتیک، مرالگا پارستتیکا، درد در قفسه سینه و دنده، درد لگن، کوکسیگودنیا، سقط خود به خودی، استئومیلیت، استئوآرتریت ستون فقرات یا باسن، سندرم Cauda Equina، استئیتس Condensans Ilii، سرطان متاستاتیک و Diastasis Rectus Abdominis.
سایر تشخیصهای افتراقی متداول عبارتاند از:
بیماری دیسک، درگیری مفاصل کمر و درگیری مفصل ساکروایلیاک. این مهم است که بتوانیم تفاوتهای ظریف را تشخیص داده و بین آنها تمایز قائل شویم.
بیماری دیسک:
درد صبحگاهی و سفتی عضلات، درد هنگام تحمل وزن، درد با افزایش فشار در شکم، سابقه ترومای مکرر، درد هنگام بالا رفتن از پلهها، درد موقع نشستن طولانی مدت، درد حین نشست و برخاست نشانگر بیماری دیسک هستند. خواب معمولاً با وجود این درد مختل نمیشود، با گذشت زمان درد کاهش مییابد و دوباره بدتر میشود، برخی حرکات درد را تسکین میدهند اما طولانی مدت نیستند.
درگیری مفصل Facet:
درد بدون تحمل وزن، درد همراه با حرکت (به طور خاص چرخش)، افزایش درد با افزایش فشار، سابقه آسیب جزئی، درد معمولاً به یک اندام وارد نمیشود، درد با استراحت کاهش مییابد، از سرفه یا عطسه متأثر نمیشود.
درگیری ساکروایلیاک:
درد معمولاً یک طرفه است و به صورت میانی نیست، میتواند به اندام تحتانی ریشه کند، چرخش در حالت خوابیده به پشت و بیرون آمدن از ماشین باعث درد میشود، درد به کشاله ران یا دستگاه تناسلی انتشار میابد.
همچنین تمایز بین کمردرد مربوط به بارداری (PLBP) و کمردرد مربوط به قبل از به بارداری (PPGP) مهم است، زیرا مدیریت و پیش آگاهی این دو بیماری ممکن است متفاوت باشد. روشهای مفید تمایز شامل محل درد، ویژگیها و شدت آن، عوامل تحریک کننده، ناتوانی ناشی از آن و تستهای تحریک درد است. تستهای تحریک درد شامل تست درد خلفی لگن، تست فابر پاتریک و تست رباط ساکرولیلیس پشتی است. در PPGP، درد به طور معمول در زیر ستون فقرات، در ناحیه عضلات باسن، پشت ران و کشاله ران متمرکز است، در عین حال بیماران مبتلا به PLBP، دردی را نشان میدهند که در ناحیه کمر بالای ساکروم متمرکز میشود.
روشهای تشخیص کمردرد در بارداری
برای تدوین تشخیص صحیح، باید از بیمار در مورد سابقه پزشکی گذشته خود سؤال شود. تمرکز بر روی علائم، محدودیت در فعالیتها و امکان حرکات مهم است. سؤالاتی در مورد حاملگیهای گذشته از قبیل «آیا در دوران بارداری و دوران قبل از بارداری دردهای مشابهی را تجربه کردهاید؟» مناسب هستند
این به درمانگر کمک میکند مشکلات و نیازهای بیمار را درک کند. آگاهی از اختلالات آناتومیکی و عملکردی، محدودیت فعالیت و محدودیت مشارکت به درمانگر در تعیین نقش خود و نیاز به مداخلات مناسب کمک خواهد کرد. شناخت دردهای حاد مهم است و در صورت حضور، با پزشک تماس بگیرید. در ارزیابی اولیه ایجاد تمایز بین ستون فقرات کمری و اختلال عملکرد عضلات لگنی مهم است. این تمایز میتواند در طول انجام ارزیابی با پرسیدن سؤال از فرد در رابطه با عوامل تشدید کننده و محل درد بررسی شود. فعالیتهایی مانند چرخیدن در رختخواب، بیرون رفتن از ماشین، پیادهروی و بالا رفتن از پلهها ممکن است نشانگر این باشد که منشأ درد ممکن است به دلیل اختلال در عملکرد لگن باشد. این امر پس از آن با طیف وسیعی از آزمایشهای برای ارزیابی مفصل ساکروایلیاک قابل تأیید است.
نتیجهی اقدامات
چندین ابزار معتبر برای ارزیابی کمردرد وجود دارد که میتواند برای تشخیص عینیتر شکایات از آنها در تشخیص استفاده کنند:
مقیاس آنالوگ بصری (VAS)
پرسشنامه ناتوانی رولان (RDQ)
شاخص ناتوانی کبک (QPDI)
مجموعه عکسهای فعالیتهای روزانه (PHODA)
تأثیر بر مشارکت و استقلال (IPA)
مقیاس رفتار و درد (PBS)
پرسشنامه معلولیت Oswestry.
به دلیل عدم وجود نتایج خاص برای حاملگی، یک پرسشنامه خود گزارشی از بارداری که میزان تحرک را در رابطه با درد کمر و لگن تحت عنوان شاخص تحرک حاملگی (PMI) ارزیابی میکند، تهیه و روایی شد.
Van De Pol و همکاران. شاخص تحرك حاملگي (PMI) را براي ارزيابي توانايي انجام فعالیتهای طبيعي خانوار توسعه داده است. بیمار میتواند در مقیاس از «بدون مشکل» تا «غیرممکن» یا «فقط با کمک دیگران» پاسخ دهد. PMI برای ارزیابی تحرک و کیفیت زندگی زنان باردار که از بیماری کمردرد رنج میبرند استفاده میشود.
معاینات پزشکی
در طی معاینه از یک بیمار باردار، یافتن محل درد یک نکته اساسی است. به دلیل وزن رحم و ساختارهای حیاتی، خوابیدن به پشت زیاد کار آسانی نیست. با توجه به میزان درد و ناتوانی بیمار و به طور بالقوه اندازه شکم فرد باردار، آزمایشها و اقدامات خاصی لازم است برای این افراد انجام شود.

معاینات بدنی
معاینه باید شامل مشاهده حالت ایستاده، دامنه حرکات، تستهای عضلانی، لمس، تست طول عضله و ارزیابی تحرک مفصل باشد.
تست Active Straight Leg Raise(بالا آوردن پا با زانوی باز در حالت طاقباز) میتواند ثابت کند که بیمارانی که از کمردرد رنج میبرند، فعالیت عضلانی بیشتری دارند، اما در مقایسه با گروههای سالم، نیروی کمتری تولید میکنند. هنگام معاینه فرد مهم است که درد لگن را از کمردرد تشخیص دهید. آزمایشها تحریک شده شامل تست تحریک درد خلفی لگن (PPPP)، آزمایش FABER، تست رباط ساکرولیلیس و ایستادن روی یک پا است. همانطور که گفته شد، در صورت PPGP درد معمولاً در زیر ستون فقرات فوقانی و خلفی، در ناحیه عضلات باسن، پشت ران و کشاله ران متمرکز است. بیماران مبتلا به کمردرد دوران بارداری، درد متمرکز در ناحیه کمر بالای ساکروم را نشان میدهند. دمطالعات نشان میدهد که هر دو روش مؤثر هستند، اگرچه آزمایشهای تحریک درد از آزمایشهای لمس قابل اطمینان تر است. تست Trendelenberg توانایی کمر و لگن را برای انتقال بار به صورت یک جانبه در موقعیت تحمل وزن بررسی میکند. آزمایش وقتی انجام میشود که بیمار لگن را در سمت مخالف حرکت دهد. در این حالت بیمار دارای ضعف عضلات تعادلی است.
یافتههای زیر معمولاً آشکار میشود:
که عضلات پاراورتبرال (اطراف ستون فقرات) حساس به لمس، ضعف عضلات کمر، کاهش ROM (دامنه حرکتی) در خم شدن هستند. شرح درد اغلب موضعی نیست و ممکن است متناوب باشد. این امکان وجود دارد که درد تا اندازه بسیاری کم شود.
تستهای اصلاح شده
با توجه به رشد شکم بیمار، بعضی از آزمایشهای طبق معمول نمیتوانند انجام شوند، بنابراین به اصلاحات زیر نیاز است:
طول عضلات خم کننده ران: برای انجام «تست توماس»، بیمار مجبور است بر روی لبه یک میز بنشیند و تا جایی که میتواند زانوی خود را در حالت خم شدن جزئی نگه دارد و تا حد امکان به سمت پاها پایین برود. لگن را باید در یک تراز خنثی نگه دارد. بیمار باید بتواند به راحتی مفصل ران خود را بر روی زمین فشار دهد.
معاینه مشترک SI: اگر بیمار قادر به ایستادن نیست، به بیمار دستور دهید که در پشت خوابیده و یک حرکت پل انجام دهد. این پل لگن را خنثی میکند و میتوان مفاصل را لمس کرد.
